 Adattarsi al mondo al di fuori dell’utero non è un compito facile per un neonato: anche se i bambini respirano già nella pancia, dipendono dall’ossigeno della mamma durante la gravidanza. Ma una volta che il bambino nasce, spetta a loro respirare da soli, e per supportare i bambini in quei preziosi primi momenti della vita, medici e ostetriche utilizzano l’indice Apgar.
Adattarsi al mondo al di fuori dell’utero non è un compito facile per un neonato: anche se i bambini respirano già nella pancia, dipendono dall’ossigeno della mamma durante la gravidanza. Ma una volta che il bambino nasce, spetta a loro respirare da soli, e per supportare i bambini in quei preziosi primi momenti della vita, medici e ostetriche utilizzano l’indice Apgar.
Cos’è l’indice di Apgar?
Sviluppato dal Dottoressa Virginia Apgar nel 1952, il test di Apgar è uno strumento di valutazione che i medici utilizzano per valutare i progressi di un bambino e come esso si sta adattando alla vita dopo la nascita.

Virginia Apgar, un’ostetrica anestesista presso l’ospedale Sloane Hospital for Women di New York nata nel 1909, era molto più che la donna che ha creato l’indice Apgar: era una pioniera nel suo campo e una donna meravigliosa.
Contrariata dal fatto che molti neonati avessero difficoltà a respirare dopo la nascita, o in alcuni casi che non riuscissero a respirare affatto, la Dottoressa Apgar ha trovato un modo semplice ed efficace per valutare con precisione la capacità del bambino di respirare dopo il parto.
A quel tempo, i neonati raramente ricevevano particolare attenzione dopo la nascita: la maggior parte dei medici si concentrava sulla salute della mamma.
Poiché almeno la metà delle morti neonatali era correlata all’ipossia (livelli inadeguati di ossigeno), la Dottoressa Apgar capì che i tassi di mortalità infantile si sarebbero ridotti se si fosse prestata più attenzione alla respirazione del bambino immediatamente dopo la nascita, ed aveva ragione.
Il test è ancora usato oggi, più di 65 anni dopo, in ogni sala parto.
È giusto comunque specificare che l’indice Apgar non valuta il benessere generale del bambino, piuttosto, ci dà un indizio su come i bambini respirano da soli e come il loro cuore sta pompando sangue ossigenato; aiuta inoltre i medici a determinare se i bambini necessitano di interventi per migliorare la respirazione.
APGAR, da cognome ad acronimo
Il test di APGAR, che prende il nome dalla Dottoressa che l’ha ideato, successivamente divenne un acronimo per aiutare i medici a ricordare facilmente quali sono i segni fisici da controllare: Ogni lettera rappresenta un criterio fisico diverso.
A = Aspetto o colore della pelle
I medici che si prendono cura del bambino controllano il colorito della pelle del neonato: un tono rosato indica solitamente che il sangue è ben ossigenato e viene pompato in modo efficiente in tutto il corpo.
Poiché i bambini con una pelle scura producono più melanina, è improbabile che abbiano un tono rosato; in questo caso l’equipe medica valuterà in generale il tono e il colore della pelle e esaminerà le piante dei piedi, i palmi delle mani e il palato.
Una pelle tendente a una colorazione blu potrebbe indicare che il cuore o i polmoni del bambino hanno bisogno di assistenza per funzionare in modo ottimale.
P = Polso o frequenza cardiaca
Per il polso o frequenza cardiaca, s’intende quante volte il cuore del bambino batte in un minuto; l’ideale è di oltre 100 battiti al minuto, e qualunque cifra al di sotto potrebbe giustificare un intervento da parte dei medici.
G = Grimace (traduzione: smorfia)
Questo è un controllo sui riflessi del bambino. Per valutare le smorfie di un neonato, un membro dell’equipe medica stimola il bambino in modo da poter osservare le espressioni facciali e le reazioni del neonato; se quest’ultimo non risponde potrebbe aver bisogno di ulteriore assistenza medica.
A = Activity (Tono Muscolare)
L’activity è la misura del tono muscolare di un neonato: i medici estendono delicatamente gli arti del bambino per controllare il movimento di braccia e gambe; se gli arti resistono all’allungamento significa che il tono muscolare è forte, ma se gli arti non si estendono correttamente ci potrebbe essere la necessità di un intervento medico.
R = Respirazione
I medici valutano infine la respirazione del neonato: se dopo il parto il bambino urla, vuol dire che sta immettendo ossigeno nei polmoni.
Singhiozzi irregolari o mancanza di respiro indicano che il bambino ha bisogno di immediato aiuto.
Quali sono le modalità di somministrazione del test di Apgar?
Di solito il test viene somministrato due volte, la prima volta un minuto dopo la nascita, la seconda dopo cinque minuti.
La maggior parte dei bambini non dovrà essere sottoposta a ulteriori test passati i cinque minuti dalla nascita, ma se l’indice di Apgar di un bambino è basso, esso riceverà assistenza medica con altri test dopo 10, 15 e 20 minuti.
Come funziona il test di Apgar?
Guarda questo video sullo svolgimento del test di Apgar:
Un minuto dopo la nascita del bambino, il medico, l’infermiera o l’ostetrica valutano il bambino in base a ciascuna delle categorie sopra elencate.
Per ogni parte del test, il team sanitario assegna al bambino un punteggio su una scala da 0 a 2: un indice di Apgar di 2 significa che il bambino ha superato correttamente il test.
Una volta completati tutti i test, i punteggi di tutti e cinque i fattori vengono sommati; i punteggi totali vanno da 0 a 10, ma i 10 sono molto rari perché il bambino ha comunque appena subito un evento piuttosto traumatico.
La tabella dei punteggi qui sotto ti darà un’idea di come vengono assegnati i punti:
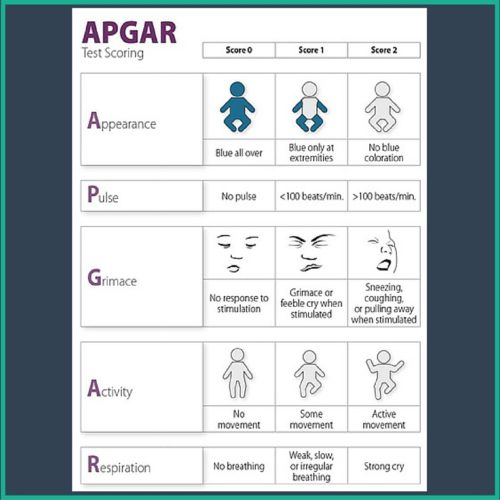
0 punti
- Aspetto: Corpo con un tono pallido o blu;
- Frequenza cardiaca: Niente polso;
- Riflessi: Nessuna risposta agli stimoli;
- Tono Muscolare: Arti molli;
- Respirazione: Mancanza di respiro.
1 punto
- Aspetto: Mani e piedi pallidi o blu con il corpo rosa;
- Frequenza cardiaca: Meno di 100 battiti al minuto;
- Riflessi: Espressioni contorte in risposta agli stimoli;
- Tono Muscolare: Scarso allungamento degli arti;
- Respirazione: Respiro lento o irregolare.
2 punti
- Aspetto: Corpo, mani e piedi rosa;
- Frequenza cardiaca: 100 o più battiti al minuto;
- Riflessi: Pianti, starnuti o tosse in risposta agli stimoli;
- Tono Muscolare: Arti forti che resistono all’allungamento;
- Respirazione: Respiro regolare.
Come interpretare l’indice Apgar?
Esistono tre categorie di punteggio Apgar: rassicurante, moderatamente a rischio e necessità di intervento immediato. Un indice di Apgar rassicurante o normale è di sette, otto, nove o dieci.
Un bambino con un punteggio Apgar basso dopo il primo minuto dalla nascita, ma un punteggio normale dopo cinque minuti dalla nascita significa che sta mostrando segni di adattamento.
Un bambino che rientra nel punteggio 0-3 o 4-6 a cinque minuti dalla nascita può richiedere un monitoraggio aggiuntivo e interventi medici. Quando ciò accade, il test di apgar può essere ripetuto di nuovo ogni cinque minuti, fino ad arrivare a 20 minuti.
- Indice di Apgar 7-8-9-10: Rassicurante
- Indice di Apgar 4-5-6: Moderatamente a rischio
- Indice di Apgar 0-1-2-3: Necessità di intervento medico immediato
Perché un punteggio Apgar di 10 è così raro?
Un punteggio Apgar “perfetto” di dieci è raro poiché la maggior parte dei bambini hanno mani e piedi pallidi o blu per un po’ dopo la nascita.
Anche se questa cosa abbasserà il punteggio del bambino, di solito è perfettamente normale che i bambini abbiano inizialmente le estremità bluastre – i loro sistemi circolatori sono immaturi e i bambini a volte hanno difficoltà a rimanere caldi. Se il resto del loro corpo è rosa, raramente c’è qualcosa di cui preoccuparsi.
Quali sono le ragioni per un punteggio Apgar basso?
Punteggi più bassi sono molto comuni, specialmente nelle gravidanze ad alto rischio, nei parti cesarei e nelle nascite di bambini prematuri.
Un punteggio basso nella scala Apgar non significa necessariamente che il bambino non sia sano o che avrà problemi di salute: il punteggio assegnato permette semplicemente ai medici di sapere che un neonato ha bisogno di assistenza.
Alcuni studi dimostrano che l’altitudine a cui ci si trova durante il parto può influenzare gli indici di Apgar: un neonato può impiegare più tempo per ottenere un respiro regolare ad altitudini elevate, dove l’aria è più sottile; ciò significa che c’è meno ossigeno da respirare e per questo ci potrebbe volere qualche minuto in più del normale per raggiungere un regolare livello di ossigeno nel sangue.
In questi casi, il bambino potrebbe ricevere un punteggio più basso, nonostante il suo cuore e i suoi polmoni funzionino bene.
Quali interventi sono previsti in caso il bambino presenti un punteggio Apgar basso?
Alcuni interventi comuni includono:
- Somministrazione di ossigeno;
- Aspirazione di liquido o muco dalla gola e dal naso del bambino;
- Strofinamento vigoroso della schiena del neonato.
Cosa succede se il punteggio Apgar del neonato non migliora?
Se il punteggio Apgar del bambino è basso dopo 5 minuti dalla nascita, il test verrà ripetuto ogni 5 minuti per un massimo di 20 minuti.
Se il punteggio del bambino non migliora, l’equipe di medici continuerà a fornire interventi sanitari per fornire al neonato l’aiuto di cui ha bisogno.
Quanto è importante il punteggio Apgar?
L’indice Apgar può essere importante in caso non fosse ottimo, perché aiuta i medici a capire di che cure ha bisogno il neonato, ma è raro che un punteggio basso significhi per forza che il bambino non è sano o che possa riscontrare gravi complicazioni.
Il punteggio di Apgar è uno strumento che ci consente di capire come si comporta il neonato dopo la nascita e se tutto funziona come dovrebbe; è uno strumento di cui usufruiscono moltissimi medici professionisti per decidere se il bambino è in grado di cavarsela da solo o deve beneficiare di ulteriori cure mediche.
Il punteggio Apgar non indica la salute generale del bambino né tanto meno prevede le sue capacità cognitive o il suo sviluppo futuro.

